La normal respuesta de temor ante estímulos que suponen una amenaza tiene diversos componentes; entre ellos, se incluyen los comportamientos defensivos, los reflejos autónomos, el despertar, el estado de alerta, la secreción de glucocorticoides y las emociones negativas.
En los estados de ansiedad, estas reacciones se producen con anticipación, independientemente de los acontecimientos externos. El límite entre un estado de ansiedad «patológico» y uno «normal» no está claro, pero podría establecerse en el punto en el que los síntomas interfieren en las actividades productivas normales.
El término «ansiedad» se aplica a varios trastornos distintos. Una división de los trastornos de ansiedad que resulta de utilidad y que puede ayudar a explicar por qué diferentes tipos de ansiedad responden de manera diferente a fármacos distintos es aquella que distingue entre:
En función de su presentación clínica, los trastornos de ansiedad incluyen:
Trastorno de ansiedad generalizada TAG (un estado constante de ansiedad excesiva, sin ninguna razón u origen claro).
Trastorno de ansiedad social (miedo a estar con otras personas y a relacionarse con ellas).
Trastorno de angustia (ataques súbitos de miedo irresistible asociados a marcados síntomas somáticos como sudoración, taquicardia, dolores torácicos, temblor y sensación de ahogo).Tales ataques pueden inducirse con infusión de lactato de sodio, incluso en individuos normales; el trastorno parece tener un componente genético.
Fobias (miedo intenso a situaciones u objetos específicos, por ejemplo, serpientes, espacios abiertos, viajes en avión).
Trastorno de estrés postraumático (ansiedad desencadenada por el recuerdo de experiencias estresantes ocurridas en el pasado).
Trastorno obsesivo compulsivo (conducta compulsiva de tipo ritual dirigida por una ansiedad irracional, por ejemplo, miedo a la contaminación).
Hipocondría.
Es necesario subrayar que el tratamiento de este tipo de trastornos implica generalmente un abordaje psicológico, además del tratamiento farmacológico.
En esta primera década del nuevo milenio, el tratamiento farmacológico de la ansiedad ha pasado del uso de agentes ansiolíticos/hipnóticos tradicionales (es decir, benzodiacepinas y barbitúricos) al uso de una variedad de fármacos que también se utilizan en otros trastornos del SNC (p. ej., fármacos antidepresivos, antiepilépticos y antipsicóticos) o al uso de agonistas de los receptores de 5-hidroxitriptamina (5-HT)1A, como la buspirona, que no tiene efectos hipnóticos.
Por otro lado, las benzodiacepinas, aun siendo eficaces fármacos ansiolíticos, tienen el inconveniente de producir efectos secundarios como amnesia y de inducir tolerancia y dependencia física, así como de ser sustancias estupefacientes. Además, no son eficaces en el tratamiento de cualquier tipo de depresión que curse con ansiedad. Los antidepresivos y la buspirona requieren un período de administración de 3 o más semanas para dejar notar algún efecto terapéutico y han de ser tomados de manera continuada, mientras que las benzodiacepinas
pueden ser de utilidad en pacientes que necesitan un tratamiento agudo, pues reducen la ansiedad en 30 min y pueden tomarse según la necesidad del momento.
De otra fuente http://bibliotecadigital.ilce.edu.mx/sites/ciencia/volumen3/ciencia3/130/html/sec_26.html
PARA DENOMINAR ESTE GRUPO DE SUSTANCIAS se han usado los términos tranquilizantes menores (en relación con los mayores, constituidos por los antipsicóticos) y el de ansiolíticos (sustancias contra la ansiedad). Para fines prácticos se considera la ansiedad como sinónimo de angustia. La ansiedad puede definirse como un desasosiego que incluye agitación, inquietud, zozobra, estrés, molestia, cuyo origen es indefinido, es decir, carece de una fuente u origen externo. En el caso de existir un origen real, que pertenezca al mundo exterior, se habla entonces de miedo; cuando es desproporcionado o exagerado se le denomina fobia.
En la práctica clínica se pueden distinguir seis tipos de ansiedad:
1) Ansiedad generalizada. Es relativamente leve, pero continua y de larga duración. La padecen aquellas personas que con frecuencia se preocupan excesivamente de detalles de la vida cotidiana (¿qué pasará si me enfermo? ¿Y si se enferma mi hijo? ¿Y si tiembla?).
2) Ansiedad relacionada con el estrés. En estos casos se puede identificar algún factor que aparece repentinamente en la vida del sujeto provocándole angustia, como la enfermedad o la separación de un ser querido, la inminencia de un pago, un examen, etcétera.
3) Crisis de pánico. Son ataques de pánico breves (tres a 10 minutos), pero extremadamente intensos: el sujeto siente que se va a volver loco o a morir. La sensación de angustia puede durar más tiempo —hasta algunos días— pero la crisis verdadera no dura más de 10 a 15 minutos.
4 ) Fobias sociales. Es la ansiedad intensa que aparece cuando el sujeto tiene que hablar en público o abordar a un(a) desconocido(a), o en casos del llamado pánico escénico, etcétera.
5) Alteraciones médicas o medicamentos que generan síntomas de ansiedad. Cuando alguien se queja de angustia no siempre quiere decir que su molestia es psicológica o psiquiátrica: hay enfermedades y algunas sustancias que pueden producir ansiedad; entre las patologías que se asocian a estados ansiosos se incluyen la insuficiencia coronaria, enfermedades endocrinas (tumores hipofisiarios, de tiroides, paratiroides o glándulas suprarrenales), síndrome premenstrual, enfermedades neurológicas degenerativas, hipoglicemia, alcoholismo, etc., y drogas como las anfetaminas, la cafeína, la cocaína, los esteroides, los descongestionantes nasales, la medicación antiasmática, o por la interrupción brusca de neuro o psicofármacos.
6) Síntomas de ansiedad que forman parte de una enfermedad mental, como la depresión o la esquizofrenia. Antes de prescribir o consumir ansiolíticos es necesario distinguir el tipo de ansiedad y la personalidad del sujeto que la experimenta. Si es una persona que no sólo se preocupa fácilmente y por todo, sino que además tiene tendencia a desarrollar dependencias (a drogas, a personas, a objetos), el tratamiento con tranquilizantes puede resultar contraproducente. Debemos considerar también el tipo de fármaco que se prescribe, pues existen diferencias de latencia para la aparición del efecto, la duración del mismo, la inducción de sedación al principio del tratamiento o como efecto adverso persistente (particularmente en sujetos que manejan algún aparato o máquina).
El principal grupo de agentes ansiolíticos es el de las benzodiazepinas (BDZ). (Estas sustancias fueron tratadas, en sus efectos sedantes e hipnóticos, anticonvulsivos y de relajación muscular en el capítulo XI. Aquí nos dedicaremos a sus efectos ansiolíticos).
Existen muchas BDZ; algunas de las utilizadas hasta la fecha son: el clorodiazepóxido, el diazepam, el oxazepam, el clorazepato, el lorazepam, el prazepam, el alprazolam, clonazepam, flurazepam, temazepam, triazolam, quazepam, clobazam, etcétera.
Describiremos sus efectos tomando como referencia el clorodiazepóxido y el diazepam, dos de los más antiguos.
Las BDZ actúan en el sistema nervioso facilitando la neurotransmisión mediada por el GABA , y en particular, en los receptores del GABA tipo A. Al ocupar el GABAsus receptores se produce la apertura de canales iónicos permeables al cloro. Cuando el cloro entra a la célula, el interior de ésta se vuelve más negativo, disminuyendo así la excitabilidad. En otras palabras, el GABA inhibe la neurona (disminuye la probabilidad de que ésta se excite). Lo que hacen las BDZ es aumentar la frecuencia de apertura de estos canales iónicos sensibles al cloro y activados por el GABA; es decir, potencian la acción del GABA. Mencionemos de paso que los barbitúricos también favorecen la neurotransmisión GABAérgica, pero aumentando la duración de la apertura de los canales de cloro.
Estudios neuroquímicos recientes han mostrado que el receptor del GABA incluye dentro de su estructura molecular, además del canal del cloro, sitios de reconocimiento de las benzodiazepinas y los barbitúricos, entre otros; son, pues, receptores endógenos (que existen en forma natural en el interior de nuestro organismo) de las BDZ. Experimentos en animales han mostrado que si administramos antagonistas de las BDZ se producen convulsiones, las cuales pueden ser antagonizadas con agonistas del receptor (véase el capítulo VII), confirmando de esta manera los efectos de las BDZ en la regulación de la excitabilidad neuronal. Además de sus acciones en el GABA, las BDZ también ejercen cierto efecto sobre los sistemas catecolaminérgicos, que quizá contribuyan a sus propiedades ansiolíticas e hipnóticas.
En relación con su cinética, las BDZ difieren, en cuanto a su absorción, en la latencia con la que aparecen sus efectos, su metabolismo y la duración de sus efectos. De acuerdo con estas variables se les utiliza clínicamente en las diferentes variedades de cuadros de ansiedad. Así, el diazepam y el clorazepato se absorben rápidamente por vía oral, alcanzando niveles sanguíneos máximos a la hora y media de la ingestión. El diazepam actúa casi inmediatamente después de su inyección intravenosa, lo que lo hace el tratamiento de elección en casos de convulsiones persistentes. En contraste, casi todas las BDZ, quizás a excepción del lorazepam, se absorben irregularmente después de la inyección intramuscular. Las BDZ se metabolizan en el hígado, por lo que es preciso administrarlas con cuidado en pacientes con daño hepático.
Los efectos colaterales de las BDZ incluyen: sedación y somnolencia, disminución de la atención, amnesia anterógrada (olvido de hechos recientes, con conservación de la memoria de sucesos antiguos), disminución de la agudeza mental y de la coordinación muscular, lo cual puede conducir a riesgos en sujetos que manejan o que trabajan con máquinas potencialmente peligrosas. Estos efectos se potencian con el alcohol. Se han reportado ciertos efectos “euforizantes” de las BDZ, o de desinhibición, que quizás estén relacionados con la disminución de la ansiedad. Otras acciones inespecíficas de las BDZ son: aumento de peso, dolor de cabeza, reacciones alérgicas cutáneas, irregularidades menstruales, alteraciones de la función sexual, etcétera.
Quizás el efecto indeseable más serio de las BDZ es su potencial adictivo: el uso repetido de estas sustancias produce tolerancia, dependencia física y psicológica, además de que la interrupción brusca de la administración prolongada se acompaña de un síndrome de abstinencia. (Estos aspectos se trataran con más detalle en la Quinta Parte de esta obra).
Como en el caso de casi todos los fármacos no es conveniente administrar BDZ durante el embarazo.
Otro agente ansiolítico de reciente introducción y de amplia utilización es la buspirona (Buspar®). Esta sustancia pertenece a un subgrupo químico nuevo, el de las azapironas, con propiedades ansiolíticas puras, es decir, a diferencia de las BDZ no posee efectos sedantes, hipnóticos, anticonvulsivantes o de relajación muscular. Se requieren de tres a seis semanas de tratamiento para observar los efectos ansiolíticos máximos. Esto significa que puede ser necesario iniciar el tratamiento ansiolítico con BDZ, las cuales actúan más rápidamente, y después irlas sustituyendo progresivamente con buspirona.
La buspirona no interactúa con el receptor del GABA; sus efectos parecen estar más relacionados con la serotonina y la dopamina. Tampoco interactúa significativamente con otros compuestos, a excepción de los IMAO y del haloperidol. La combinación con alcohol puede ser riesgosa. Su margen de seguridad es bastante amplio y son raros los casos de intoxicación.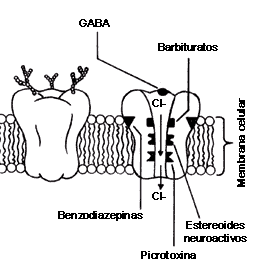
FIGURA XVIII.I. Sitios de acción de las benzodiazepinas y los barbituratos. Aquí se esquematiza uno de los tipos de receptor del GABA tipo A. Esta molécula está constituida por varias subunidades que forman el canal iónico y contienen sitios de reconocimiento de varias sustancias, incluyendo al mismo GABA, los cuales se ilustran aquí. La ocupación de estos sitios puede conducir a aumentar (agonistas) o disminuir (antagonistas) la actividad del receptor y el canal iónico asociado. Por ejemplo, los barbitúricos y los benzodiazepinas favorecen los efectos del neurotransmisor, es decir, potencian la inhibición (recuérdese que el GABA inhibe al aumentar la concentración intracelular de cloro). A la inversa, si se bloquean estos sitios, se produce una desinhibición que puede provocar convulsiones. La actividad de algunos de los agonistas alostéricos (véase el texto) requieren de la presencia del GABA. Tal es el caso de los esteroides neuroactivos.
Los efectos colaterales más frecuentes son: dolor de cabeza, mareo, náusea. El riesgo de desarrollar adicción a la buspirona es bastante más bajo que para las BDZ.
Es importante recordar que la ansiedad relacionada con el estrés tiene causas identificables. Los tranquilizantes no curan ningún padecimiento ni atacan directamente causa alguna. Solamente producen alivio de los síntomas, pero no actúan sobre el origen real del padecimiento. Su uso debe ser por periodos breves, pues si se prolonga hay el riesgo de desarrollar tolerancia y dependencia física y psíquica. Por esto último, no se debe interrumpir bruscamente el tratamiento, si no gradualmente, disminuyendo la dosis progresivamente.
Y repitamos: no debe combinarse el alcohol con psicofármacos. Para terminar, digamos que el tratamiento de la ansiedad debe basarse en un diagnóstico preciso y un estudio detallado del paciente. De acuerdo con el tipo de ansiedad de que se trate, así será la elección del ansiolítico. Algunos tipos de ansiedad requieren del uso de otros agentes, como los antidepresivos. En el cuadro XVIII.I. se dan algunos ejemplos de tratamientos ansiolíticos (véase también el cuadro XVIII.2, p. 206).



